マルファン症候群とは
マルファン症候群とは、大動脈や骨格、皮膚、眼、肺、硬膜など体のさまざまな部位の結合組織が脆くなる病気です。結合組織が脆くなることで、大動脈瘤や大動脈解離、高身長、側弯症などの骨格の異常、眼の濁り、気胸などが起こります。
歴史的に有名なリンカーン大統領も発症したことで有名な病気です。最近ではバスケットボール選手やバレーボール選手など高身長の人が多いスポーツに見られることで、広く知られる病気になりました。
症状や疾患の程度はそれぞれ異なりますが、人種に関係なく約5,000人に1人が、この病気の遺伝子の変化を持っているとされており、日本には約20,000人の患者さんがいると推定されています。また、わが国では指定難病となっています。
マルファン症候群が原因として引き起こす心疾患としては、大動脈の拡張あるいは解離による「大動脈瘤破裂」や「大動脈解離」が挙げられます。
マルファン症候群は、以前は病気だと気が付かずに、大動脈解離などで亡くなってしまうケースも少なくありませんでした。しかし、現在では早期発見することで、適切な治療を受けることができ、普通の方と同じように高齢になっても元気に過ごされる方も多くいます。このように、マルファン症候群は身体的特徴から、早期の段階で治療を開始することが大切な病気です。
遺伝との関係
マルファン症候群は、常染色体の顕性遺伝(優性遺伝) です。常染色体の顕性遺伝(優性遺伝)とは、父親と母親からそれぞれ受け継いだ2つの遺伝子のうち、どちらか片方に異常がある場合に発症する遺伝形式を指します。
例えばこの場合、マルファン症候群の患者さんの子どもが同じ病気を持って生まれる確率は50%です。遺伝する病気の中では、比較的頻度が高い病気としても知られています。ただし、マルファン症候群の患者さんの約4人に1人は、両親のどちらもマルファン症候群ではなく、患者本人から遺伝子の変化が起こっています。
このような場合でも、その子どもには同じように50%の確率で次の世代に遺伝します。祖父母やそれ以前の世代からの遺伝で起こる隔世遺伝は認められていません。
発症年齢
マルファン症候群の染色体異常は、生まれつきのものです。しかし、マルファン症候群によって起こる症状には個人差があり、大人になるまで気が付かないことも珍しくありません。
一般的に大動脈瘤や大動脈解離は高齢になるにつれて増える病気ですが、マルファン症候群の場合はもっと若い年齢で発症することが分かっています。多くの場合は、40歳までに何らかの大動脈の病気や弁膜症などの心臓の病気を発症し、手術による治療が必要です。また、症状の進行具合には個人差がありますが、10代で大動脈解離を起こすこともあります。
マルファン症候群の症状
マルファン症候群の症状は個人差があり、患者の多くは症状に気づかないまま成人になることも珍しくありません。しかし、筋肉や骨格などの外見的な特徴が現れることもあり、そのことからマルファン症候群を疑い詳しい検査を受ける人もいます。ここでは、マルファン症候群を原因とする心臓の疾患をはじめ、マルファン症候群の特徴や発症する病気を解説します。
心臓血管の病気
マルファン症候群では、心臓や肺などの大動脈に起こる合併症に最も注意しなければいけません。
大動脈の結合組織が脆くなると、動脈を構成する3つの壁のうち内膜が特に脆くなることから大動脈解離や大動脈瘤を引き起こします。早ければ、0歳未満の小児に起こることがあり、すぐに治療を開始しなければ、ときに命に関わることがあります。
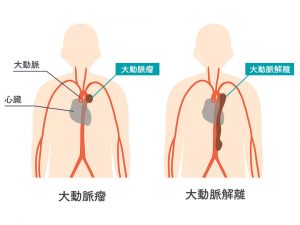
大動脈解離とは、大動脈の一番内側の壁の内膜が破れることで、中膜に血液が入り込んでいる状態です。何の前触れもなく、胸や背中に激しい痛みとともに発症します。タイプにもよりますが、48時間以内に治療を開始しなければ命に関わる病気です。
大動脈瘤は管の壁がもろく薄くなって大きく膨らんでくる病気です。大動脈の一部が風船のように膨らむものから、全体的に膨らむものまでさまざまな分類があります。動脈がこぶのように膨らみますが、ほとんどの場合は無症状です。しかし、将来的に破裂する可能性があることから、定期的な診察が必要になり、こぶの大きさによっては手術が必要になります。
マルファン症候群の女性が妊娠すると、大動脈解離のリスクが高まるため、出産時にはリスクを最小限にするために帝王切開を行う場合が多いです。
外見的な特徴
マルファン症候群の患者さんの中には、見た目にもわかる特徴が現れることがあります。年齢や家系に想定されるよりも高身長になり、指は細長く手足も長くなる傾向がみられるのが特徴です。
また、多くの場合で胸骨が変形して外側に突出したりへこんだりします。関節が過度に柔らかく、背骨が曲がる、腰痛などの悩みも見られます。偏平足も特徴です。
ただし、原因遺伝子によっては、外見的な特徴がほとんど見られない場合もあります。そのため、そのほかに起こる症状から総合的に判断します。
視力障害
マルファン症候群では、眼にも症状が現れます。例えば、水晶体のレンズがずれる、強い近視・乱視などによる視力障害などです。
水晶体のずれは、片眼もしくは両眼に起こり強い近視や乱視を自覚します。また、眼球の後部にある網膜が正常位置から分離することで、網膜剥離を引き起こします。これらの症状により、視力障害を引き起こすため、眼鏡をかけたり治療を行ったりしなければなりません。
気胸
気胸とは、肺を包んでいる胸膜に穴が開き、そこから肺の外側の胸腔内に空気が漏れ出てしまうことで、体の中で肺が縮んでいる状態を指します。
マルファン症候群で起こる気胸は、自然気胸に分類され、10歳代後半から30歳代に多く,やせて胸の薄い男性に多く発生する原発性自然気胸です。
気胸になると、突然胸が痛くなる、呼吸困難などの症状が起こります。気胸の場合、深呼吸すると痛むのが特徴で、背中が痛むことがあります。自覚症状がない場合もありますが、左右同時に気胸になったり、空気が大量に漏れたりすると呼吸ができず、ショック状態になることもあるため注意が必要です。
その他
その他にもマルファン症候群では、脊髄の病気にも注意しなければいけません。
マルファン症候群では、脊髄を包む袋状の膜が広がる「硬膜拡張」がよく見られます。硬膜拡張は、脊椎の下の方で最も頻繁に起こり、頭痛や腰痛、尿失禁・便失禁などの症状を招きます。
マルファン症候群の原因
マルファン症候群の原因は遺伝子の変化・異常によるものです。マルファン症候群の原因遺伝子は「FBN1」です。
マルファン症候群は常染色体の顕性遺伝(優性遺伝)であり、患者の約75%は両親のどちらかが発症し、約25%は突然変異で起こることが分かっています。細胞骨格の構成物質であるFBN1の異常で、全身の結合組織が脆弱になるとともに、TGFβシグナル伝達の過剰活性化が脆弱化に関与していることも指摘されています。
また、最近の研究で「TGFBR1」「TGFBR2」「SMAD3」「TGFB2」「TGFB3」の遺伝子の変化でも似た症状を引き起こすことが分かってきました。これらの遺伝子は、マルファン症候群は区別して対応する必要があると考えられています。
マルファン症候群の予後
数年前までは、マルファン症候群の患者のほとんどが、大動脈解離などが原因で40歳代までに死亡していました。しかし今日では、マルファン症候群の患者の余命は、普通の人とほぼ同じと考えられています。
マルファン症候群の予後は、主に心血管に起こる合併症により左右されます。大動脈解離を引き起こすと致死的になることがあり、実際に、これまでマルファン症候群と診断されていない方が大動脈解離を発症して、初めてマルファン症候群の指摘を受けることも珍しくありません。
また、マルファン症候群での動脈の拡張は、年齢とともに進行するため、大動脈瘤が拡大するにつれて、大動脈弁の閉鎖不全を引き起こすこともあります。すると、二次的に左心室の拡張や心不全を招き、追加の治療が必要になります。
当院におけるマルファン症候群の検査と診断
当院では、マルファン症候群が原因の心疾患を診断するために以下の検査をおこないます。
・心エコー検査:僧帽弁の逸脱、大動脈基部の拡大や大動脈弁の逆流を調べます。
・CT検査:全身の大動脈瘤の有無や、硬膜拡張の有無を調べます。
当院におけるマルファン症候群の治療
大動脈瘤、大動脈解離に対しては、人工血管置換術を行うことになります。大動脈瘤ができた、あるいは解離し損傷した血管を人工血管に置き換える手術です。
弁膜症に対しては、その重症度によって、「内科的治療」と「外科的治療」の2通りがあります。
軽傷の場合、「内科的治療」としてお薬による治療で症状緩和を目的とします。症状によっては、お薬を服用せず経過観察をすることもあります。
重症の場合は、「外科的治療」として手術を行います。心臓弁膜症の手術では悪くなった弁を取り替える「弁置換術」が一般的ですが、当院では若い患者さんに対しては自身の弁を温存する「弁形成術」、持病があり体力が心配な方には、開胸しない「カテーテル治療」と、患者さんひとりひとりの状態、ライフスタイルに合わせてベストな治療法をご提案いたします。

